Halte au surdiagnostic du TDAH !
LE TDAH DIAGNOSTIQUÉ CHEZ LES JEUNES ENFANTS
Le Trouble du Déficit de l’Attention avec Hyperactivité (TDAH) est l’un des diagnostics les plus courants dans le domaine de la santé mentale chez les enfants. Toutefois, une préoccupation grandissante émerge au Québec quant au surdiagnostic de ce trouble, en particulier chez les plus jeunes élèves
LE CONTEXTE QUÉBÉCOIS
Au Québec, les enfants doivent avoir 5 ans avant le 1er octobre pour être admis en maternelle. Dans une même classe, les plus jeunes ont donc jusqu’à un an de moins que les plus vieux.
Dans cette étude, CIRANO (Haeck et al., 2023), les auteurs montrent que les enfants nés en septembre ont des taux de diagnostic et de médication du TDAH 35 % plus élevés que ceux nés en octobre.
Le TDAH serait confondu avec des comportements immatures ou indisciplinés, d’inattention ou de plus grande turbulence.
S’appuyant sur des données inédites de la RAMQ incluant les dossiers de services médicaux de près de 800 000 jeunes nés entre 1996 et 2005, les auteurs tirent des conclusions sans équivoque sur l’ampleur du phénomène et sonnent l’alarme sur un enjeu extrêmement préoccupant.
Source : https://ideas.repec.org/p/cir/circah/2024pj-03.html

AU-DELÀ DES SYMPTÔMES : REPENSER LE TDAH !
Cet article met en évidence une question capitale dans le domaine de la santé mentale et de l’éducation : la différence d’âge au sein d’une même classe peut-elle conduire à un surdiagnostic du Trouble du Déficit de l’Attention avec Hyperactivité (TDAH) chez les plus jeunes enfants ? L’étude citée révèle que les enfants nés en septembre, et donc parmi les plus jeunes de leur classe au Québec, ont un taux de diagnostic et de médication pour le TDAH 35 % plus élevé que ceux nés en octobre, qui sont parmi les plus âgés.
Cette différence significative suggère que certains comportements jugés comme symptômes de TDAH pourraient en fait être des manifestations normales de l’immaturité comportementale liée à l’âge.
LA NÉCESSITÉ DE NUANCER LES SITUATIONS
Au cœur de la réflexion sur le surdiagnostic du TDAH (Trouble du Déficit de l’Attention avec Hyperactivité) réside une question fondamentale :
Sommes-nous en train de confondre l’immaturité développementale normale de certains enfants avec un trouble neurodéveloppemental ?
Cette interrogation nous pousse à repenser notre approche du TDAH, en mettant l’accent sur une évaluation plus nuancée qui prend en compte non seulement les symptômes, mais aussi l’âge et le stade de développement de l’enfant.
Le diagnostic actuel du TDAH, souvent basé sur une liste de symptômes tels que définis par le DSM-5, peut manquer de finesse, particulièrement chez les jeunes enfants. En effet, les comportements typiquement associés au TDAH, tels que l’inattention, l’hyperactivité et l’impulsivité, peuvent également être observés chez des enfants simplement plus jeunes ou à un stade de développement légèrement différent de celui de leurs pairs. Cette variation normale dans le développement neurologique et comportemental souligne la nécessité d’adopter une perspective plus individualisée et dynamique dans l’évaluation et le diagnostic du TDAH.
L’étude citée précédemment est réalisée au Québec. Elle illustre parfaitement comment l’âge relatif des enfants au sein de leur classe scolaire peut influencer le taux de diagnostic du TDAH. Les enfants les plus jeunes, en raison de leur immaturité naturelle, peuvent être incorrectement diagnostiqués avec ce trouble. Cela les mène à des interventions potentiellement inadaptées, telles que la médication, qui peuvent avoir des conséquences à long terme.
Cette observation nous incite à repenser le TDAH au-delà des symptômes observés. Il devient impératif d’intégrer dans notre évaluation une compréhension approfondie du développement de l’enfant. Cela passe par la considération de l’âge comme un facteur déterminant dans l’expression des comportements. Cette approche nécessite une formation approfondie des professionnels de santé. Ces derniers doivent être capables de distinguer les comportements typiques liés à l’âge de véritables indicateurs de TDAH.
LE STATU QUO ACTUEL EST INACCEPTABLE
Le statu quo actuel concernant le diagnostic et le traitement du TDAH chez les jeunes enfants est inacceptable.
La conclusion de cet article soulève des préoccupations importantes concernant le diagnostic et le traitement du TDAH chez les jeunes enfants. Elle met en évidence le problème d’un diagnostic potentiellement influencé par des critères administratifs plutôt que par une évaluation clinique rigoureuse. En particulier la règle qui détermine l’âge d’entrée à l’école. La prise de médicaments psychostimulants, surtout à un âge où le cerveau est encore en développement, peut avoir des conséquences mal connues à long terme. Elle doit donc être prescrite avec précaution.
Cette prise de position est catégorique : le statu quo actuel concernant le diagnostic et le traitement du TDAH chez les jeunes enfants n’est pas approprié. Un changement est nécessaire. Il doit pouvoir assurer que les enfants reçoivent des évaluations justes et des traitements adaptés à leurs besoins réels.
VERS UN CHANGEMENT DE PARADIGME
Par ailleurs, cette réflexion ouvre la voie à une remise en question plus large de notre système de classification des troubles mentaux. Le passage potentiel vers le système RDoC (Research Domain Criteria) proposé par le NIMH (Institut National de la Santé Mentale) représente une tentative de dépasser une approche purement symptomatique pour embrasser une vision plus globale des troubles mentaux. Elle fondée sur des critères biologiques, génétiques et comportementaux.
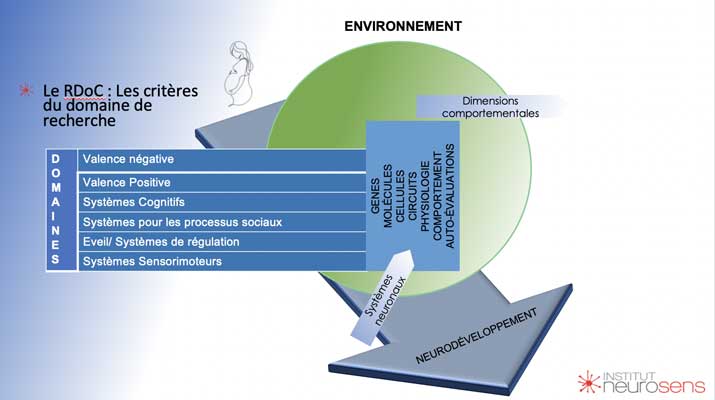
Cette réflexion met en lumière un contraste frappant entre deux systèmes de santé distincts. Ils illustrent parfaitement les défis et les paradoxes du diagnostic des troubles neurodéveloppementaux comme le TDAH.
 D’un côté, en France, la demande pour un diagnostic spécialisé dépasse largement l’offre. Cela laisse de nombreux enfants et leurs familles en attente de réponses et de solutions adaptées.
D’un côté, en France, la demande pour un diagnostic spécialisé dépasse largement l’offre. Cela laisse de nombreux enfants et leurs familles en attente de réponses et de solutions adaptées.
De l’autre, au Québec, l’abondance de diagnostics et la tendance au surdiagnostic soulèvent des inquiétudes quant à la pertinence et à l’exactitude des critères utilisés.
Cet écart met en évidence une question fondamentale : ne serait-il pas temps de reconsidérer notre approche du diagnostic et du traitement des troubles neurodéveloppementaux ? L’exemple québécois, avec son taux élevé de diagnostic du TDAH, suggère en effet qu’une réévaluation est nécessaire.
Il est même temps de se demander si le recours systématique à des clusters de symptômes pour poser un diagnostic et prescrire des psychostimulants est la meilleure voie à suivre.
LA RÉPONSE AU PROBLÈME
La réponse pourrait résider dans une approche globale, centrée sur les mécanismes psycho neuro physiologique sous-jacents. Plutôt que sur une simple liste de symptômes. Cette perspective encourage à voir l’enfant dans sa totalité. Elle tient compte non seulement de ses comportements, mais aussi de son environnement, de son développement neurologique et de son bien-être général. En d’autres termes, il s’agit de comprendre l’origine des symptômes plutôt que de les catégoriser de manière isolée.
Adopter une telle approche implique plusieurs changements significatifs :
- Formation des professionnels : Une formation approfondie sur les aspects neurodéveloppementaux est essentielle pour les professionnels de santé. Elle leur permettrait de reconnaître la variabilité dans le développement de l’enfant. Et de distinguer les comportements typiques de l’âge, des indicateurs potentiels de troubles.
- Évaluations multidimensionnelles : Au lieu de se baser uniquement sur des observations comportementales, l’évaluation diagnostique devrait intégrer des analyses plus nuancées. Y compris des évaluations neurologiques et environnementales.
- Interventions personnalisées : Plutôt que de prescrire systématiquement des médicaments, une approche ciblée, adaptée aux besoins spécifiques de chaque enfant, devrait être privilégiée. Cela pourrait inclure des thérapies comportementales, des modifications environnementales, et des interventions éducatives.
En définitive, l’exemple québécois offre une occasion de réfléchir sur nos pratiques actuelles. Il souligne l’importance d’une réorientation vers des méthodes plus holistiques et fondées sur les besoins individuels.

En adoptant une approche globale, nous pouvons espérer mieux répondre aux défis posés par le diagnostic et le traitement des troubles neurodéveloppementaux. Cela éviterait les écueils du surdiagnostic. Et cela encouragerait des interventions plus efficaces et plus respectueuses de la complexité de chaque enfant.
LE MANQUE DE FORMATION
Il est possible que certains professionnels manquent de formation approfondie sur les nuances du développement neurologique chez l’enfant. Et sur la manière dont l’âge et la maturité peuvent influencer les comportements associés au TDAH. Une meilleure formation sur les aspects développementaux et les variations individuelles pourrait aider les professionnels à faire des diagnostics plus précis. Cela éviterait ainsi le surdiagnostic et la surmédication.
LA FORMATION DES PROFESSIONNELS DE SANTÉ
L’essence d’une prise en charge adaptée des enfants avec des troubles neurodéveloppementaux réside dans une formation solide des professionnels de santé. Celle-ci doit impérativement couvrir les aspects neurodéveloppementaux. Ces aspects arment ainsi les spécialistes des outils nécessaires pour appréhender la diversité et la complexité du développement infantile. Dans ce contexte, il est fondamental de distinguer les comportements qui sont typiques de l’âge de l’enfant de ceux qui pourraient indiquer la présence de troubles. Cette compétence est primordiale pour éviter les pièges du surdiagnostic et de la surmédication.
L’ÉMERGENCE D’UNE DIVERSITÉ DE PROFESSIONNELS EN FRANCE
En France, le paysage de la prise en charge des troubles neurodéveloppementaux, et en particulier du TDAH, présente une spécificité marquante. Surtout par rapport à l’approche souvent observée en Amérique du Nord. En effet, cette dernière peut être caractérisée par une tendance à la médicalisation rapide et à la prescription de psychostimulants. A l’inverse, la France se distingue par une certaine prudence dans le diagnostic et une réticence à recourir immédiatement à la pharmacologie.
Cette attitude réservée vis-à-vis des psychostimulants a eu pour effet bénéfique d’encourager la prolifération d’une gamme variée de professionnels. Des professionnels de la santé issus de domaines réglementés et non réglementés, qui apportent leur aide aux enfants TDAH. La France bénéficie d’une richesse dans l’approche multidisciplinaire avec plus d’une quarantaine de métiers, pratiques ou associations dédiées.
Ce foisonnement de perspectives et de pratiques met en exergue un modèle de soin intégratif. Dans ce dernier, la collaboration entre professionnels de santé, éducateurs, parents et associations permet de créer un réseau de soutien robuste.
Cette approche est axée sur l’individu. Elle cherche à comprendre et à répondre à ses besoins uniques à travers une palette d’interventions non médicamenteuses.
LA CONCLUSION À TIRER DE CE CONSTAT EST DOUBLE
D’une part, on observe une réticence française à la prescription hâtive de psychostimulants. Elle a favorisé une prise en charge plus diversifiée et moins invasive. Elle peut être bénéfique dans la gestion des symptômes du TDAH sans les risques associés à une médication à long terme.
D’autre part, cela a ouvert la voie à l’innovation et à la collaboration interprofessionnelle. Cela souligne l’importance de la formation, de la recherche et de la pratique fondées sur une compréhension globale des troubles neurodéveloppementaux.
La France reconnaît la valeur de ces approches complémentaires. Elle permet leur émergence et leur intégration dans le paysage thérapeutique. C’est un exemple qui pourrait inspirer d’autres systèmes de santé à reconsidérer leur propre rapport à la prise en charge des troubles comme le TDAH.
LA NEUROTHÉRAPIE : UNE APPROCHE GLOBALE INNOVANTE
Au carrefour de ces diverses spécialités se dresse la neurothérapie. Elle offre une vision globale et intégrée de la santé et de l’éducation basée sur la neuro-psychophysiologie.
Cette discipline utilise des techniques avant-gardistes comme le biofeedback et le neurofeedback. Elles permettent aux enfants de prendre conscience et de moduler leur activité cérébrale et physiologique. Ces techniques, associées à des méthodes éducatives complémentaires, favorisent une approche holistique de l’apprentissage et de la thérapie.
La neurothérapie s’appuie sur la plasticité du cerveau. Elle s’appuie aussi sur la capacité à s’adapter et à se restructurer en fonction des expériences et des apprentissages. En utilisant ces outils, les enfants sont encouragés à développer de nouvelles stratégies. Ces stratégies permettent d’améliorer leur attention, leur gestion des émotions et leur contrôle moteur. Cela crée un environnement propice au développement optimal de chaque enfant, en respectant leur unicité et leurs besoins spécifiques.
L’IMMATURITÉ NEUROLOGIQUE
Les enfants se développent à des rythmes différents. L‘immaturité neurologique peut effectivement produire des comportements qui ressemblent à ceux du TDAH. On note par exemple des difficultés de concentration, de l’impulsivité, ou une hyperactivité.
Ces comportements peuvent être particulièrement prononcés chez les enfants plus jeunes d’une même classe. Ils sont simplement moins matures que leurs camarades plus âgés.
Il est donc essentiel d’adopter une approche holistique et individualisée dans le diagnostic du TDAH. Cela passe par la prise en compte des symptômes. Mais aussi de l’âge, du développement, et d’autres facteurs contextuels. Ceci souligne l’importance d’une évaluation minutieuse et multidimensionnelle par des professionnels bien formés. Ces derniers sont alors capables de distinguer l’immaturité normale des signes d’un trouble neurodéveloppemental comme le TDAH.
Cela pourrait également plaider en faveur d’une révision des critères diagnostiques actuels du TDAH. Il serait bon d’y intégrer des considérations plus nuancées sur l’âge et la maturité du système nerveux. Les professionnels sont alors guidés vers des diagnostics plus précis et des interventions plus adaptées.
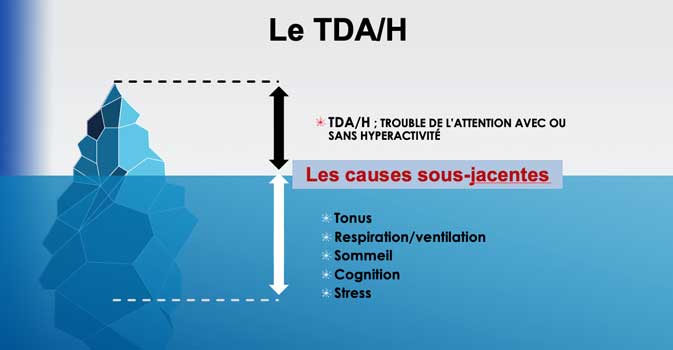
LA PRISE EN COMPTE DES CAUSES SOUS-JACENTES
Si l’immaturité neurodéveloppementale pose question pour tant de professionnels de l’éducation et de la santé, il existe cependant de nombreux signes précoces et facilement observables.
Les parents pressentent bien avant les professionnels rencontrés les difficultés de leur enfant. La présence de ces signes renseigne les parents sur une déviation de la trajectoire neurodéveloppementale. Ils peuvent dès lors éviter de répondre aux injonctions de la part de ces professionnels. Avec le risque de sur diagnostiquer et donc de médicaliser abusivement ces enfants.
LA DÉFICIENCE TONIQUE VENTILATOIRE, ÇA S’OBSERVE
Les signes posturaux sont constants. Ils s’expliquent par l’immaturité neurologique. Il s’agit plus précisément du système proprioceptif. Il préside le développement de la tonicité des muscles axiaux du corps et gère les mécanismes de la régulation sensorielle fine de l’équilibre et du mouvement.
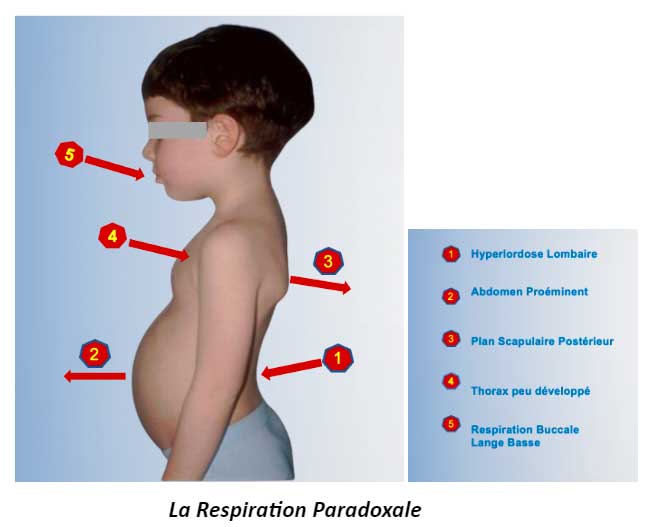
LE SYSTÈME TONIQUE VENTILATOIRE
La déficience du système tonique ventilatoire représente un enjeu capital dans le développement neurologique de l’enfant. Ce système fonctionne comme un cercle vicieux où chaque composant est à la fois cause et conséquence des autres. Il influence directement la santé et le développement de l’individu.
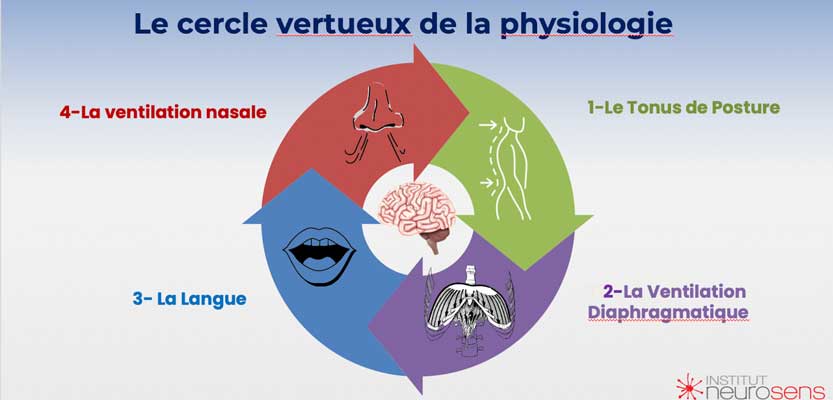
Le tonus de posture est la base sur laquelle repose l’ensemble du système.
Un tonus de posture adéquat permet une bonne ventilation diaphragmatique. Cette dernière est essentielle pour une ventilation nasale efficace et pour l’oxygénation de l’ensemble de l’organisme.
Cependant, une posture déficiente peut perturber la mécanique respiratoire. Elle peut entraîner une utilisation accrue de la respiration buccale au détriment de la respiration nasale.
La langue joue un rôle primordial dans ce système. Une position correcte de la langue favorise la respiration nasale. Cette dernière est non seulement plus efficiente mais également cruciale pour filtrer et humidifier l’air inspiré. Une respiration buccale habituelle peut entraîner des troubles de la ventilation nasale et, par conséquent, une moindre oxygénation cérébrale.
Un cerveau bien oxygéné est indispensable au bon fonctionnement des processus cognitifs et émotionnels. L’immaturité neurologique peut être exacerbée par une oxygénation insuffisante. Cela crée ainsi un cercle vicieux où les déficiences posturales et respiratoires alimentent des difficultés de développement cognitif et comportemental.
Pour briser ce cercle vicieux, il est impératif d’instaurer dès le plus jeune âge une éducation proprioceptive. Celle-ci doit être centrée sur la posture, la ventilation associée à un entraînement cérébral par neurofeedback .
Un tel enseignement permettra de développer chez l’enfant une conscience corporelle. Cette dernière le guidera vers une posture optimale, une respiration efficace et vers une conscience de ses états cognitifs par l’autorégulation de ses propres ondes cérébrales.
L’ÉDUCATION PROPRIOCEPTIVE
Elle ne doit pas être perçue comme un simple ajout aux programmes de santé et d’éducation de l’enfant. Mais plutôt comme une composante fondamentale. Elle représente un moyen préventif et thérapeutique efficace contre l’immaturité neurologique et favorise un développement harmonieux.
LE BIOFEEDBACK DE RESPIRATION

La méthode de Biofeedback respiratoire est basée sur le contrôle de l’activité physiologique de la ventilation thoraco-diaphragmatique en cas de la présence d’une respiration paradoxale.
La régulation ainsi obtenue par apprentissage volontaire permet d’automatiser un nouveau comportement mieux adapté aux besoins de la physiologie.
LE NEUROFEEDBACK
Le neurofeedback est également connu sous le nom d’entraînement cérébral EEGq. Il est une sorte de biofeedback qui utilise l’électroencéphalographie (EEG) pour fournir un signal électrique. Ce dernier peut être utilisé par une personne pour recevoir des informations sur l’activité de son cerveau.
L’idée est que, en recevant cette information en temps réel, les individus peuvent apprendre à contrôler et modifier leur activité cérébrale.
Durant une séance de neurofeedback, des capteurs sont placés sur le cuir chevelu de l’individu pour mesurer l’activité électrique du cerveau.
On visualise les signaux sur un écran. L’utilisateur tente de modifier l’activité cérébrale en se concentrant sur certaines tâches ou pensées, souvent sous la forme d’un jeu ou d’un exercice visuel.
Par exemple, il pourrait être invité à garder une image claire ou à faire avancer un objet sur l’écran.
Le but du neurofeedback est souvent de corriger des déséquilibres ou des schémas d’activité cérébrale atypiques, ce qui peut être utile dans le traitement de diverses conditions telles que le TDAH.

En conclusion, l’éducation proprioceptive du système tonique ventilatoire peut être associée à la régulation de l’activité cérébrale grâce au Biofeedback respiratoire et au Biofeedback EEG, appelé aussi Neurofeedback. Cette association se révèle être une réponse significative aux défis des troubles neurodéveloppementaux.
Cette conjugaison propose une route prometteuse vers la rééquilibration de l’homéostasie générale. Elle favorise ainsi un bien-être holistique et une amélioration des capacités cognitives et émotionnelles.
L’actuel déficit de formations spécialisées dans le domaine des troubles neurodéveloppementaux constitue un obstacle à une prise en charge optimale.
DEVENIR PRATICIEN EN BIOFEEDBACK ET NEUROFEEDBACK
Nous sommes résolument engagés à pallier ce manque. La mise à disposition des programmes de formation exhaustifs pour devenir praticien en biofeedback et neurofeedback sont conçus à cet effet.
Ces formations visent à doter les professionnels des outils et compétences essentiels à l’intégration réussie de ces techniques novatrices. Elles assurent ainsi des interventions précises et personnalisées pour les enfants concernés.
Nous convions chaleureusement tous les professionnels désireux d’enrichir leur expertise et de diversifier leurs méthodes thérapeutiques à prendre contact avec nous.
Pour ne rien manquer, inscrivez-vous à notre INFOLETTRE
Pour explorer plus en avant les opportunités de formation et discuter de vos aspirations professionnelles, nous vous invitons à prendre rendez-vous pour un échange sur mesure qui répondra à vos questions, nous vous proposons de fixer un rendez-vous personnalisé en cliquant sur l’image ci-dessous :
Saisissez l’occasion de rejoindre une communauté de professionnels dédiés à l’évolution de la neurothérapie et engagée dans l’amélioration continue de la qualité de vie des enfants, par le biais d’une approche intégrative qui marie rigueur scientifique, sensibilité humaine et innovation.
Et pour contacter l’Institut Neurosens :
Formulaire de contact de l’Institut Neurosens
Mots-clés: accompagnement, formation, education, relation familiale, santé, respiration, sommeil