
11 avril 2025 - Journée mondiale de la maladie de Parkinson : recherche, évolution et traitements
Chaque 11 avril, la Journée mondiale de la maladie de Parkinson nous invite à mieux comprendre cette maladie neurodégénérative complexe, à faire le point sur les avancées scientifiques, et surtout, à remettre l’humain au cœur des soins. Tandis que la recherche progresse, l’espoir grandit : nouveaux traitements, rééducations ciblées, et approches intégratives ouvrent des voies prometteuses. Dans cet article, nous proposons un regard global sur la maladie, ses impacts, les thérapies conventionnelles et complémentaires – avec un éclairage particulier sur l’approche humaniste et systémique de la Neurothérapie Intégrative, telle qu’elle est développée à l’Institut Neurosens.
Un regard global sur la maladie de Parkinson
La maladie de Parkinson est une pathologie qui touche principalement les mouvements du corps. On estime que dans le monde, plus de 10 millions de personnes sont atteintes par cette maladie. En France, on parle de près de 200 000 personnes vivant avec le Parkinson. Ces chiffres sont en constante augmentation, notamment à cause du vieillissement de la population. Environ 0,3% de la population mondiale, soit 1 pers./400, est touchée par cette maladie.
L’évolution de la maladie : que se passe-t-il au niveau du cerveau ?
Lorsqu'on parle de l'évolution de la maladie, on observe qu’elle se caractérise par une perte progressive des cellules nerveuses dans le cerveau, plus précisément dans une zone appelée substance noire. Cette dernière est responsable de la production de la dopamine. La dopamine est un neurotransmetteur qui permet la coordination des mouvements. Au fur et à mesure que ces cellules meurent, les symptômes moteurs apparaissent, notamment :
- des tremblements,
- des rigidités musculaires,
- des troubles de la marche,
- des troubles des mouvements lents.
L’évolution de la maladie peut être divisée en plusieurs stades :
- Stade préclinique : la maladie est présente, mais les symptômes ne sont pas encore visibles.
- Stade 1 : les premiers symptômes apparaissent souvent d’un seul côté du corps.
- Stade 2 : les symptômes affectent les deux côtés du corps, et les personnes peuvent rencontrer des difficultés d'équilibre.
- Stade 3 et 4 : les troubles moteurs deviennent plus prononcés et la personne peut avoir besoin d’assistance pour se déplacer et accomplir les activités quotidiennes.
- Stade 5 : la personne perd l’autonomie et peut avoir besoin d’un soutien constant.
Les avancées de la recherche : des espoirs pour l’avenir
Le domaine de la recherche sur la maladie de Parkinson connaît d’importantes avancées ces dernières années.
De nouvelles thérapies sont à l'étude, notamment :
- Les thérapies géniques,
- Les cellules souches et
- Les méthodes de régénération neuronale.
Ces traitements visent à réparer les cellules nerveuses endommagées ou à remplacer les cellules mortes par de nouvelles cellules fonctionnelles, offrant ainsi un potentiel de guérison dans un futur plus ou moins proche.
En parallèle, les chercheurs se penchent sur des biomarqueurs de la maladie, des indices biologiques qui permettraient un diagnostic plus précoce et une prise en charge plus rapide. Des études sur la génétique, l'impact de l'environnement et la neuroimagerie permettent aussi de mieux comprendre les mécanismes sous-jacents à la maladie. Ces études pourraient permettre d’administrer des traitements plus ciblés.
Les traitements actuels
Les traitements médicamenteux
Il n’existe pas encore de cure pour la maladie de Parkinson. Cependant, plusieurs traitements permettent de gérer les symptômes et d’améliorer la qualité de vie des patients.
Le traitement le plus courant consiste à prendre de la Levodopa (L-Dopa), un médicament qui compense la carence en dopamine. Cela dit, cette solution peut perdre de son efficacité avec le temps et il existe des effets secondaires, comme des mouvements involontaires.
En plus de la L-Dopa, d'autres médicaments peuvent être prescrits, comme :
- les agonistes de la dopamine,
- les inhibiteurs de la MAO-B (qui ralentissent la dégradation de la dopamine).
Les traitements chirurgicaux
Les chirurgies comme la stimulation cérébrale profonde consiste à implanter un dispositif qui envoie des impulsions électriques dans certaines régions du cerveau pour contrôler les symptômes moteurs.
La stimulation cérébrale profonde (SCP) vise à traiter les symptômes moteurs de la maladie de Parkinson lorsque la médication ne peut plus les contrôler. Elle est surtout indiquée pour les patients ayant des symptômes moteurs très graves et réfractaires à la médicamentation classique.
Elle consiste à implanter des électrodes dans des zones spécifiques du cerveau (généralement le noyau sous-thalamique) reliées à un stimulateur positionné sous la peau et à envoyer des impulsions électriques en vue de moduler l’activité neuronale et, ce faisant, diminuer les tremblements, la rigidité et la bradykinésie.
Bien qu’efficace pour améliorer la qualité de vie des patients, la SCP peut avoir des effets indésirables. Ces derniers contrecarrent l’opération et peuvent être immédiats, tels que :
- Des infections,
- Des hémorragies cérébrales,
- Des défaillances du stimulateur,
- Des troubles cognitifs,
- Des troubles affectifs liés à des effets de type fluctuation comportementale où
- Dyskinésie.
En outre, les ajustements de stimulation sont fréquents dans le temps pour éviter les effets indésirables.
Les traitements naturels et non médicamenteux
Les approches complémentaires, comme la kinésithérapie, la logopédie (pour la rééducation de la parole), peuvent aider au maintien de la mobilité et de l’autonomie. La rééducation physique permet de ralentir la progression des symptômes, en favorisant :
- la souplesse articulaire,
- la force musculaire,
- l’équilibre.
La Neurothérapie Intégrative : une réponse humaine et globale face aux défis de la maladie de Parkinson
À l’Institut Neurosens, nous envisageons la Neurothérapie Intégrative non pas comme une alternative, mais comme un complément fondamental aux approches médicales, fondé sur une compréhension profonde du fonctionnement du corps et du cerveau. Cette méthode repose sur une conviction centrale : ce n’est pas le symptôme isolé qu’il faut cibler, mais le déséquilibre global du système de régulation neurophysiologique de la personne.
La maladie de Parkinson affecte bien plus que la motricité : elle perturbe aussi le tonus postural, la respiration, le sommeil, les émotions et les fonctions cognitives. Ces éléments, que nous appelons les cinq piliers fondamentaux, interagissent en permanence dans des boucles de rétroaction. Lorsque l’un d’eux se dérègle, c’est toute l’homéostasie neurophysiologique qui vacille.
Notre approche systémique et humaniste s’attache donc à restaurer ces équilibres en agissant conjointement sur :
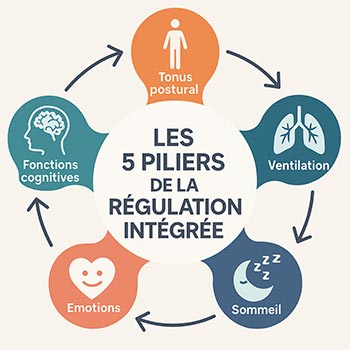 - Le tonus, base du mouvement et de la posture ;
- Le tonus, base du mouvement et de la posture ;
- La ventilation, qui influence le stress et l’équilibre émotionnel ;
- Le sommeil, indispensable à la récupération neuronale et à la plasticité cérébrale ;
- Les fonctions cognitives, affectées par la fatigue cérébrale et la désynchronisation rythmique ;
- Les émotions, souvent bouleversées par la maladie, mais aussi par l’isolement et la perte d’autonomie.
Grâce à des outils non invasifs comme le neurofeedback EEGq et le biofeedback, la personne apprend progressivement à reprendre le contrôle sur ses fonctions physiologiques et cérébrales. Loin d’être une simple technique, cet entraînement est une expérience de réappropriation de soi : il redonne une place active à la personne dans son processus de soin.
 « Évaluation EEG quantitatif chez une personne atteinte de la maladie de Parkinson, accompagnée par une Neurothérapeute. Cette étape permet de cartographier l’activité cérébrale et d’adapter un protocole d’entraînement personnalisé de neurofeedback. »
« Évaluation EEG quantitatif chez une personne atteinte de la maladie de Parkinson, accompagnée par une Neurothérapeute. Cette étape permet de cartographier l’activité cérébrale et d’adapter un protocole d’entraînement personnalisé de neurofeedback. »
Les protocoles personnalisés que nous mettons en place visent non seulement à améliorer la qualité de vie, mais aussi à renforcer la capacité d’adaptation du cerveau, en tenant compte de l’environnement familial, affectif et social. Il ne s’agit pas de « corriger » un cerveau déficient, mais de soutenir une personne dans sa globalité, avec respect, bienveillance et connaissance des mécanismes de compensation que le cerveau met en œuvre.
De nombreuses recherches, en France et à l’international, montrent aujourd’hui des résultats prometteurs sur l’effet du neurofeedback et du biofeedback dans la maladie de Parkinson. Mais au-delà des données, ce sont surtout les visages, les voix, les histoires singulières des personnes que les professionnels accompagnent qui nous rappellent l’essentiel : aider la personne à retrouver un équilibre intérieur, une autonomie, une dignité dans le combat contre la maladie.
La recherche en Neurothérapie
Différentes unités de recherche, comme celle de l’Université de Californie à Los Angeles (UCLA) ou celle du Centre de Recherche en Neurotechnologies de l’Inserm à Paris, effectuent des expériences pour observer les effets du neurofeedback EEGq sur la fonction motrice et cognitive de patients parkinsoniens.
On a découvert que les patients parkinsoniens sont très généralement touchés par une activité anormale des ondes alpha (8 -12 Hz) et des ondes bêta (13 -30 Hz).
En outre, la faiblesse du signal EEG dans les régions motrices du cortex produisant les ondes bêta pourrait constituer un élément important pour améliorer la mobilité des personnes atteintes, notamment en réduisant les symptômes moteurs, les tremblements et la rigidité.
En 2017, une étude effectuée par l’Université de Glasgow a mis en évidence un entraînement en neurofeedback des ondes alpha permettant à ces personnes atteintes de la maladie de Parkinson de réaliser d’importants progrès sur la coordination motrice et des réductions du stress.
En complément du neurofeedback EEG, le biofeedback propose un travail sur le contrôle de divers paramètres physiologiques comme :
- la fréquence cardiaque,
- la température cutanée,
- la tension musculaire,
- la respiration.
Dans plusieurs travaux, notamment ceux de l’American Parkinson Disease Association publiés en 2019, il a été montré que les patients parvenaient, dès lors que ces paramètres sont mesurés et ajustés en temps réel, à réduire l’anxiété, améliorer la posture ou accroître la vitalité.
Ces dispositifs, bien qu’expérimentaux en ce qui concerne la maladie de Parkinson sont à intégrer dans les stratégies thérapeutiques habituelles en tant qu’approches respectivement non invasives et moins lourdes pour améliorer la qualité de vie des personnes au quotidien.
Des schémas cliniques et des protocoles de stimulation sont en cours de validation pour confirmer l’efficacité des dispositifs de neurofeedback et de biofeedback sur les symptômes.
Les résultats sont encourageants, mais d’autres recherches sont nécessaires afin de mieux standardiser ces pratiques, et ainsi contribuer à les intégrer systématiquement dans les soins apportés aux patients.
Conclusion pour une remise en santé
Au-delà des traitements apportés sur le plan médical, il convient donc également d’intégrer une approche holistique afin d’accompagner les patients.
En effet, la maladie de Parkinson peut impacter le bien-être psychologique et social des personnes. Il est donc nécessaire de réfléchir à des stratégies de remise en santé qui prennent en charge, en plus du suivi médical :
- Des activités physiques adaptées,
- Des groupes de soutien,
- Des activités de stimulation cognitive.
Aujourd’hui, la maladie de Parkinson, objet de nombreuses recherches et avancées thérapeutiques, bénéficie de la mobilisation de toute la communauté scientifique réunie autour de nouvelles solutions de traitement qui contribuent à mieux prendre en charge cette maladie.
C’est l’occasion aujourd’hui de célébrer les progrès réalisés, dans le cadre de cette journée particulière, tout en veillant à rappeler tout ce qu’il reste encore à faire !
Ensemble, soyons au cœur de ce combat pour une meilleure compréhension et une meilleure prise en charge de cette pathologie.
Liens et références :
- Parkinson's Disease Foundation : www.pdf.org
- Institut National de la Santé et de la Recherche Médicale (INSERM) : www.inserm.fr
- Fondation Recherche sur le Cerveau (FRC) : www.fondation-recherche-cerveau.org
- Société Française de Neurologie : www.sfneurologie.org




